脳動脈瘤
脳動脈瘤とは
脳動脈瘤という病気は脳の動脈の分岐部にできた動脈瘤というコブができた状態です。脳動脈瘤ができる原因は明らかになってはいませんが、高血圧や血流異常による血管壁へのストレス、喫煙、遺伝などによる動脈壁の脆弱性といった後天的要因により動脈瘤が発生すると考えられています。加齢に伴いその頻度は上昇します。
脳動脈瘤は成人の2~6%で発見されるといわれていますが、未破裂の状態で見つかる動脈瘤はたまたま脳のMRI, CT検査を受けたり、脳ドックを受診したりして見つかる場合がほとんどです。中には未破裂脳動脈瘤が大きくなって脳の神経を圧迫し、その障害を生じて見つかる場合もあります。
脳動脈瘤の分類
脳動脈瘤には以下の3種類のタイプがあります。
嚢状動脈瘤:頚部すなわち茎状の部分で動脈や血管の枝に付着した丸いポーチ様の血液の袋です。これが最も頻度が高い脳動脈瘤ですが、脳の底部の血管で見つかることが特徴です。嚢状動脈瘤は普通成人に発症します。
側壁動脈瘤:血管の一部の壁が膨隆して発生します。
紡錘状動脈瘤:血管のすべての壁に沿って拡張することによって発生します。
動脈瘤はその大きさによっても分類されます。小動脈瘤は直径が11mm未満のもので、大型動脈瘤は11-25mm、巨大動脈瘤は直径が25mm以上ですが、75%以上は10mm未満の大きさです。
脳動脈瘤の危険性について
脳動脈瘤自体は無症状のことが多いのですが、まれに動脈瘤が徐々に大きくなり脳神経を圧迫して脳神経麻痺症状をきたすこともあります。しかしながら、脳動脈瘤でもっとも問題になるのは、動脈瘤壁が破綻し出血する、つまりクモ膜下出血(脳のすき間にある空間への出血)の原因であるということです。
クモ膜下出血は突発性の頭痛やときに意識障害を引き起こし、半数以上の方が死亡するか社会復帰不可能な障害を残してしまう極めて重篤な病態です。
動脈瘤の破裂率は瘤の状態により異なるため一概にまとめることは困難ですが総合すると年0.95%の破裂の危険性があるといわれています。破裂率が高くなる要因としては以下のようなものが言われています。
- 大きさ(7mm以上)
- 部位(前交通動脈瘤、内頚動脈-後交通動脈瘤、脳底動脈瘤)
- 形状(形が不整なもの)
- 数(瘤が複数あるもの)
- 病気・習慣(高血圧、喫煙、多発性嚢胞腎症)
- くも膜下出血をきたした瘤に合併したもの
- 家族歴(血縁にくも膜下出血を発症した人がいる家系)
動脈瘤が一旦破裂し、くも膜下出血を発症すると、人は突然起こる極めて激しい頭痛や、複視、吐き気、項部硬直(強い首の張り、痛み)、意識消失などを経験します。患者はその頭痛をよく「人生最悪の頭痛」と表現し、普通に経験するほかの頭痛とは、その激しさと強さにおいてかなり異なるものです。「警告」と呼ばれる前兆となる頭痛が、破裂する数日から数週間前に、動脈瘤が僅かに出血することによって起こることがあります。しかしこの「警告」頭痛を経験するのは患者のごく一部分にすぎません。
破裂した脳動脈瘤は繰り返し破裂して再出血を起こす危険性があり、また別の動脈瘤を発生させることもあります。一般的には、破裂によってクモ膜下出血が発生します。時に脳内に出血を起こす可能性がありますので、出血性脳卒中や恒久的な神経損傷、死亡などの重大な合併症を引き起こします。破裂のあと遅れて出現するクモ膜下出血の合併症には、脳血管攣縮というものがあります。この血管攣縮が起こると、脳内の血管が収縮して脳の重要部分への血流が減少します。この血流の減少によって、脳梗塞やこれによる脳の組織障害が生じます。さらに遅れて発生するクモ膜下出血の合併症に水頭症があります。この水頭症が起こると、頭蓋内の過剰な脳脊髄液が脳室という液体の交通路を拡大し、そして脳室の拡大は脳組織を圧迫し、認知機能障害や意識障害、歩行障害などの症状をきたすことがあります。
クモ膜下出血を発症した患者は、失われた機能を回復するためのリハビリテーションや言語、作業訓練などを必要とするケースが多く、また後遺障害と共存していく方法を学ぶ必要もあります。
脳動脈瘤の治療について
未破裂脳動脈瘤が見つかった場合、治療には一般的に以下の3通りがあります。
- 慎重に経過を追う方法
- 開頭による手術(クリッピング)
- 血管内手術
- 慎重に経過を追う方法
すべての脳動脈瘤が破裂するわけではありません。小型の脳動脈瘤や上記の破裂率が高くなる要因に該当しない瘤の場合、定期的な経過観察を行うという選択肢があります。ただし、瘤が拡大し破裂したり、また脳・神経の圧迫をきたして障害をきたしたりする場合もあるので、慎重な経過観察が必要です。瘤が大きくなる率や頻度は明らかとなっていませんが、最低年に1度、または6ヶ月に一度は瘤のサイズの経過を追われることが推奨されます。また症状をきたした瘤は極めて破裂しやすいと考えられており迅速な対応が必要と考えられています。 - 開頭による手術(クリッピング)
クリッピングという顕微鏡手術は、動脈瘤の血流を遮断するものです。全身麻酔下で皮膚を切開し、頭蓋骨を切り取ります。次に顕微鏡を使用して脳の溝やすきまを広げて(よってほとんど脳を傷つけずに)動脈瘤に到達し、周囲の血管や脳から剥離して動脈瘤の内部に血流が入らないように動脈瘤の根元にクリップを掛けます。蛍光血管撮影の導入と術中の神経生理モニタリングにより手術の安全性、確実性が増しています。クリップは患者の体内に残され、将来出血する危険性を予防します。頭蓋骨は元に戻され、頭皮は縫合されます。脳動脈瘤クリッピング術
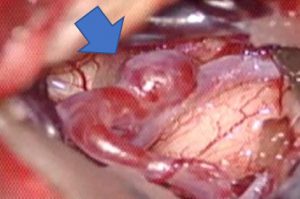
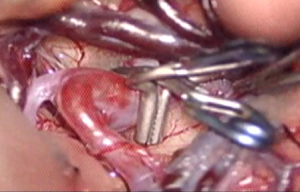
矢印先端が動脈瘤 クリッピング後蛍光血管撮影


治療前 治療後、動脈瘤への血流が消失していますクリッピング術は、動脈瘤の位置や形や大きさにもよりますが、極めて有効であることが証明されており、歴史がある治療法で長期成績にも問題がないことがわかっています。また、複雑な形態をした動脈瘤でも対応が可能で、クリッピングを行うことで分枝血管の血流が悪くなる場合は、バイパス(血管と血管を吻合し、血流を保つ)を追加することが可能です。逆に欠点は脳の深部にある動脈瘤は到達するのが困難な場合があることや、開頭をする必要があり、以下に記述する血管内治療と比べれば侵襲度は高いこと、術後しばらくは創部の痛みがあることが挙げられます。当院ではわずかな部分剃毛で手術を行っており、早期に社会復帰が可能です。また、痛みについては内服薬で我慢できないほどの痛みではありません。
- 血管内手術
血管内塞栓術は外科的手術に対するもう一つの選択肢です。患者は全身麻酔がかけられ、医師は動脈(たいてい足の付け根にある動脈)の中に細いチューブ(カテーテル)を挿入し、血管造影を行いながら、カテーテルを動脈瘤のある血管まで糸のように体内を通過させます。そしてガイドワイアーを使用して、切り離し可能なコイル(らせん状のプラチナ線)をカテーテルを通して送り込んで動脈瘤の中に留置します。コイルは動脈瘤内を充満し、血流を遮断し、血液を凝固させて効果的に動脈瘤への血流を断ちます。時に何度か治療を行う必要のある場合があります。
脳動脈瘤の治療を行うとき、上記二つの外科的治療の選択肢があります。この二つの選択肢には、患者に対する相応のリスクが伴います。(例えば他の血管の損傷や、動脈瘤の再発と再出血、術後の脳卒中などの危険です。)いずれの治療も一長一短があり、一概にどちらが良いということはありません。当科では、それぞれの患者さんにもっとも適している治療法を複数の医師で話し合って決定しています。
破裂した脳動脈瘤(クモ膜下出血)に対しては、発病からできるだけ早期に手術を行い、その後の合併症に対する予防策、治療を徹底的に行います。未破裂動脈瘤に関しては、患者様の年齢や全身状態、動脈瘤の場所、大きさなどから総合的に手術すべきかどうかを充分に検討した上で決定しています。
お悩みの方は 広島 覚・齊藤 仁十 までご連絡ください
neurosurgery@asahikawa-med.ac.jp


