脳神経外科
診療科について
旭川医科大学脳神経外科学講座は、旭川医科大学病院を中心に北海道内の数多くの医療機関で脳神経外科診療を提供しております。私たちは、世界で行われている最新の治療法を、道東・道北地域で脳神経外科疾患に困っておられる一人ひとりの患者さま方に、医師・看護師・医療に関わるコメディカルが一丸となって提供したいと考えております。
本講座の中心となる旭川医科大学では道東・道北地域唯一の脳神経外科診療を提供する大学病院として、新生児治療・神経内視鏡治療・血管内治療などの高難度治療を提供しています。脳腫瘍に関しては日本で最北端のJCOG登録施設に認定されており、また、本講座が歴史的にも高く評価されている脳機能疾患であるてんかん外科やパーキンソンの外科治療・三叉神経痛・顔面けいれんの外科治療を積極的に行なっております
スタッフ紹介

教授(診療科長)
木下 学キノシタ マナブ

講師(副科長)
広島 覚ヒロシマ サトル

講師(外来医長)
三井 宣幸ミツイ ノブユキ

学内講師
齊藤 仁十サイトウ マサト

医員
上森 元気ウエモリ ゲンキ

助教(病棟医長)
佐藤 広崇サトウ ヒロタカ

助教(病棟医長・経営担当医長 )
福山 秀青フクヤマ シュウセイ

助教
藤川 征也フジカワ セイヤ

助教
村上 皓紀ムラカミ コウキ
主な診療内容の紹介
脳動脈瘤
脳動脈瘤という病気は脳の動脈の分岐部にできた動脈瘤というコブができた状態です。脳動脈瘤ができる原因は明らかになってはいませんが、高血圧や血流異常による血管壁へのストレス、喫煙、遺伝などによる動脈壁の脆弱性といった後天的要因により動脈瘤が発生すると考えられています。加齢に伴いその頻度は上昇します。
脳動脈瘤は成人の2~6%で発見されるといわれていますが、未破裂の状態で見つかる動脈瘤はたまたま脳のMRI・CT検査を受けたり、脳ドックを受診したりして見つかる場合がほとんどです。中には未破裂脳動脈瘤が大きくなって脳の神経を圧迫し、その障害を生じて見つかる場合もあります。
脳動脈瘤クリッピング術
クリッピング術は、動脈瘤の位置や形や大きさにもよりますが、極めて有効であることが証明されており、歴史がある治療法で長期成績にも問題がないことがわかっています。また、複雑な形態をした動脈瘤でも対応が可能で、クリッピングを行うことで分枝血管の血流が悪くなる場合は、バイパス(血管と血管を吻合し、血流を保つ)を追加することが可能です。逆に欠点は脳の深部にある動脈瘤は到達するのが困難な場合があることや、開頭をする必要があり、以下に記述する血管内治療と比べれば侵襲度は高いこと、術後しばらくは創部の痛みがあることが挙げられます。
血管内治療
くも膜下出血や脳梗塞の原因となる脳動脈瘤や頚動脈狭窄症の新たな治療法として、従来の開頭手術に比べ注目されています。
主な脳血管内治療として、
(1) くも膜下出血の原因となる脳動脈瘤に対する「コイル塞栓術」
(2) 狭窄した頚動脈を拡張する「ステント留置術」
(3) 脳梗塞の急性期血栓回収
(4) 硬膜動静脈瘻への塞栓術
(5) 脳腫瘍、脳血管奇形などの病変への血流遮断―などが挙げられます。
低悪性度神経膠腫
脳は主として神経細胞(ニューロン)と神経膠細胞(グリア)及び血管で構成されていますが、神経膠腫はその中で神経膠細胞から発生する腫瘍です。神経膠腫は全脳腫瘍の約1/3、小児脳腫瘍では約2/3を占めます。神経膠腫は脳内を浸潤性に発育する腫瘍ですので、WHO grade Ⅰの腫瘍を除いて手術治療だけでは治療は終了しませんが、手術による可及的摘出が治療の最も基本となります。
覚醒下手術は、開頭が終了した時点で全身麻酔を中断し、患者さんの神経症状を直に観察しながら神経症状が出現しない範囲内で可能な限りの腫瘍組織を摘出する方法です。
この方法を用いることで、全身麻酔手術では安全な摘出が難しいとされていた運動機能に直結する部位の腫瘍も摘出できることを報告しています。
膠芽腫
星細胞系腫瘍の中で最も悪性度の高い腫瘍です(WHO grade Ⅳ)。
手術で可能な限り摘出を行うことが基本ですが、手術後も放射線療法、化学療法などの補助療法が必要となります。患者さんの生活状態を重視し、神経症状、全身状態をできるだけ悪化させないような治療を追求することが望まれます。ナビゲーションシステム、モニタリングシステムの発達、アミノレブリン酸塩基酸を用いた術中蛍光反応により、機能温存をしながら最大限の腫瘍切除が積極的を追求しています。
良性脳腫瘍(下垂体腫瘍・髄膜腫・神経鞘腫)
下垂体腺腫は、脳下垂体に発生する良性脳腫瘍です。下垂体は様々なホルモンを産生する臓器であり、体内のステロイドホルモン、尿量、甲状腺機能、性腺機能、成長ホルモンなどを調整しています。下垂体腺腫にはホルモンを産生する「機能性腺腫」、とホルモンは産生せず腫瘍により周辺の神経組織を圧迫する「非機能性腺腫」があります。治療には一部の機能性下垂体腺腫に有効である「薬物療法」と根治的治療効果が期待できる「手術治療」があります。
髄膜腫の治療法は手術が基本になりますので、無症状の髄膜腫に対する治療方針の策定には慎重を期すべきと考えられています。旭川医科大学脳神経外科では、無症状の髄膜腫に対しては、腫瘍増大速度を計測し、手術適応を慎重に選択し、各患者さんにとって最適な治療方針を決定しています。手術で全部取り除けば完治に至りますが、大切な血管や神経に接している場合には一部残さなくてはなりません。残った腫瘍は経過観察したり、放射線療法などによって増大を抑えたりします。
耳鳴りや難聴で発症することが多く、大型の腫瘍になると平衡感覚を失うことでめまいやふらつきを自覚する腫瘍です。ほとんどの腫瘍は聴神経から発生しますが、顔面神経が聴神経に近接して走行するので、顔面神経麻痺を発症することもあります。小型の腫瘍は経過観察をすることがありますが、継続的に増大を示す場合には手術や放射線治療をお勧めすることになります。特に手術では顔面神経を損傷しないように、手術中に顔面神経機能をモニタリングしながら腫瘍切除を行うことになります。
てんかん・てんかん外科部門
てんかんは古来より知られている疾患のひとつである。しかし、医学的知識のない時代には「憑依」などと捉えられ、病態に対する理解は少なかった。まして、当時の「てんかん外科手術」という領域はかつての精神外科手術と称されるロボトミー手術を彷彿とさせ、世間のてんかん外科に対する抵抗は大きかった。こうした中、側頭葉てんかんに対する手術治療が内科的治療と比較して有意に良好な発作消失率(約90%)を達成することができたという研究報告から、てんかん外科治療に対する有効性が注目されることとなった。
神経の機能改善
三叉神経痛・片側顔面けいれんに対する微小血管減圧術とは耳の後ろに直径3cm程度の穴をあけ、くっついている神経と血管を直接はがして、テフロン綿で固定します。これにより神経の圧迫を解除します。原因が圧迫によるものならば、効果が高い治療です。診断が難しいため、当院では撮影した画像を3次元にする特殊な技術を駆使して立体的に調べます。これにより確実に判断できます。入院期間は約10日となります。
パーキンソン病や本態性振戦の原因は大脳基底核という部位での異常な電気活動によるものです。そのため、脳深部刺激療法と呼ばれる、大脳基底核に電極を埋め込み持続的に刺激することにより、異常な電気信号を遮断して症状を軽減さます。多くは左右両方に電極を埋め込みます。埋め込んだ電極は前胸部に留置した刺激装置に装着し電圧などをコントロールします。入院期間は約2週間となります。
脊髄外科
脊髄は脳と連続する中枢神経であり、上から頚髄(けいずい)、胸髄(きょうずい)、腰髄(ようずい)と呼ばれます。脊髄は上から規則的に30対の神経が左右対称に枝分かれしており、この神経を各々の部位(「高さ」と表現します)の神経根と呼びます。この神経根から先は末梢神経であり全身へ分かれていって、脳からの指令を全身へ伝え、全身からの情報を脳へ伝える役割をしています。脊椎いわゆる背骨は、頭と骨盤との間に24個の骨が連なってできており、上から頚椎(けいつい)、胸椎(きょうつい)、腰椎(ようつい)と呼びます。骨と骨の間は、椎間板というクッションで連結されており、これらが身体の大黒柱としての役割を担っています。また、背骨の中には親指ほどの椎間孔というトンネルがあり、神経根が出入りする部位となります。脊椎は、身体の支えでありながら神経を容れる器であると言えます。
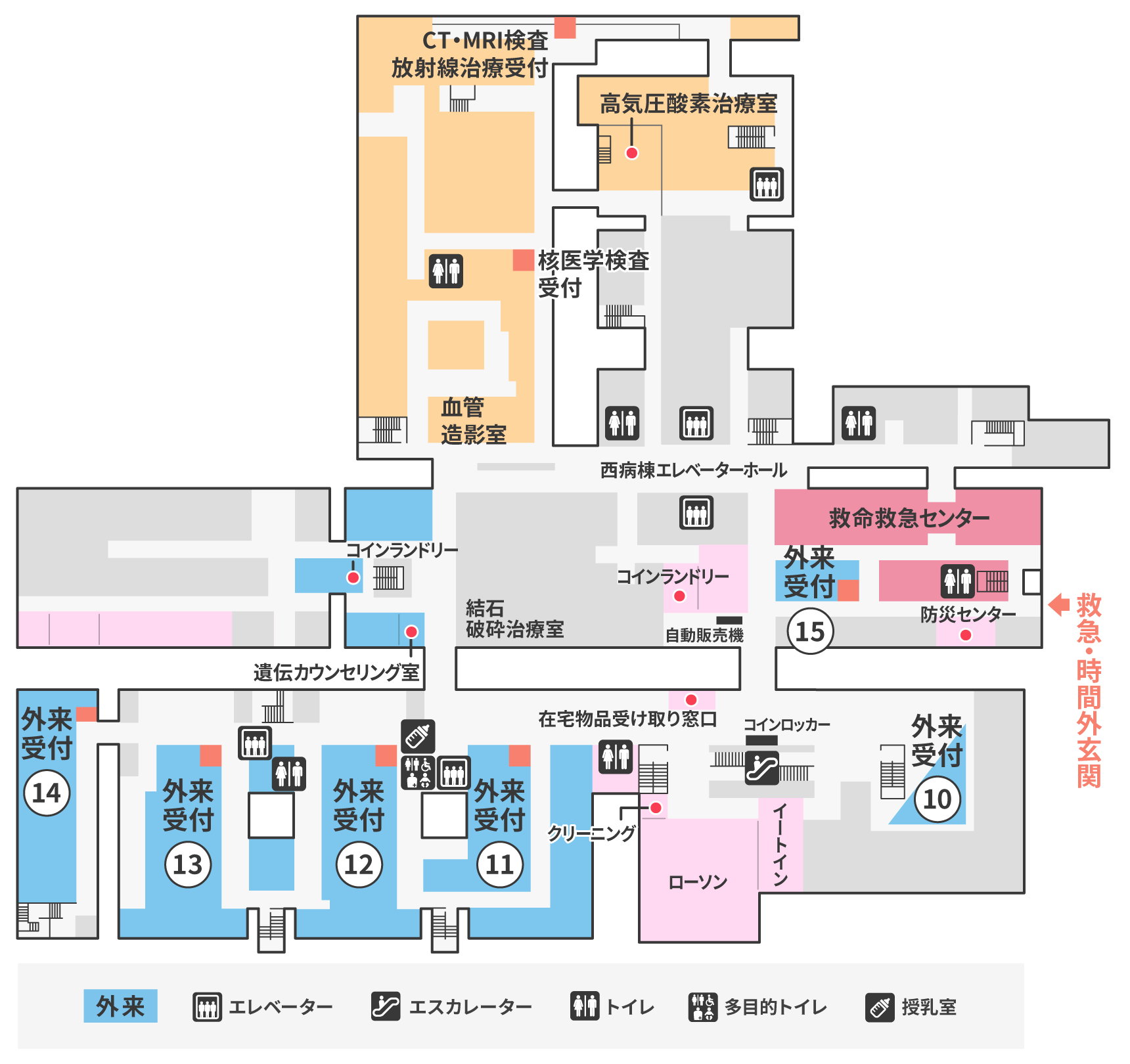
外来のご案内
脳神経外科:1階13番
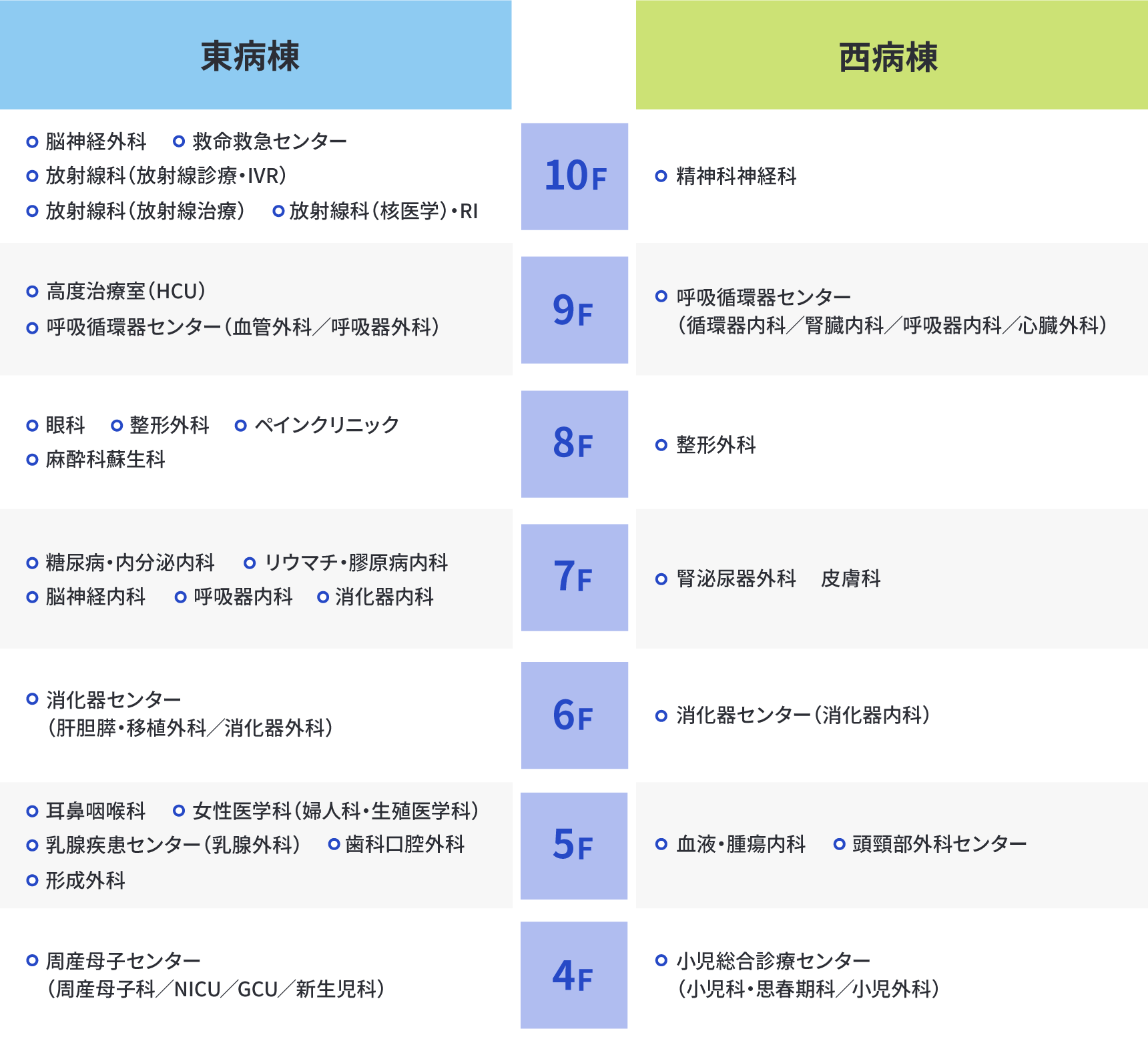
入院のご案内
脳神経外科:10階東